【摘要】目的 观察阳中求阴法治疗干燥综合征的临床疗效。方法 将100例干燥综合征患者随机分为2组,对照组50例予中西医结合常规治疗,治疗组50例在对照组中药方中加桂枝6g、炮姜10g。2组均1个月为1个疗程,3个疗程后统计疗效,观察2组治疗前后中医症状积分、红细胞沉降率、唾液流率、C反应蛋白及免疫球蛋白变化。结果与对照组比较,治疗组临床疗效优于对照组(P<0.05),中医症状改善明显(P<0.05),红细胞沉降率、C反应蛋白、免疫球蛋白下降(P<0.05),唾液流率升高(P<0.05)。结论 阳中求阴法可明显改善干燥综合征中医临床症状,疗效确切。
【关键词】干燥综合征;中医疗法;阴阳治法
干燥综合征是由淋巴细胞介导的主要累及外分泌腺体的慢性全身性自身免疫疾病。临床除有涎腺和泪腺受损、功能下降而出现口干、眼干外,尚有其他外分泌腺及腺体外器官的受累而出现多系统损害的症状,如累及呼吸系统、消化系统、肾脏、皮肤、阴道等。西医目前尚无根治方法,主要是对症治疗。2010-10—2011-10,我们以阳中求阴法治疗干燥综合征50例,并与中西医结合常规治疗50例对照观察,结果如下。
1资料与方法
1.1病例选择
1.1.1诊断标准西医诊断参照《临床诊疗指南:风湿病分册》中关于原发性干燥综合征的诊断标准确诊。中医证候诊断参照《中药新药临床研究指导原则:第2辑》,辨证为肝肾阴虚型,证见两目干涩,口燥咽干,五心烦热,头晕耳鸣,腰膝痠软,唇红而干,齿燥脆,色枯,皮肤干燥无汗,男子遗精,女子阴道干涩,月经不调,舌质红,脉弦细数。
1.1.2纳入标准符合原发性干燥综合征西医诊断及中医证候诊断标准者。
1.1.3排除标准不符合诊断标准及纳入标准者;妊娠或哺乳期妇女;合并其他严重疾病,包括冠心病和其他心、眼、脑、肾等病变;不能严格遵守本试验要求和自觉合作者及精神病患者。
1.2一般资料全部100例均为石家庄平安医院风湿免疫科住院(43例)及门诊(57例)患者,均为女性,随机分为2组。治疗组50例,年龄19~65岁,平均(44.6±7.26)岁;病程5~18年,平均(11.3±4.6)年;口干燥症45例,干燥性角膜炎37例,猖獗性龋齿14例,反复腮腺肿10例,肾小管酸中毒、低血钾2例;伴关节炎19例,间质性肺炎10例。对照组50例,年龄17~64岁,平均(45.3±7.15)岁;病程5~20年,平均(12.1±3.9)年;口干燥症43例,干燥性角膜炎33例,猖獗性龋齿11例,反复腮腺肿8例,肾小管酸中毒、低血钾4例;伴关节炎23例,间质性肺炎12例。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3治疗方法
1.3.1对照组
1.3.1.1西医治疗对症治疗。双眼干涩者予羟糖甘滴眼液(新泪然,AlconLaboratoriesInc美国,进口药品注册证号H20090471)1~2滴,每日4次滴眼;肾小管酸中毒、低血钾者予枸橼酸钾口服溶液(吉林省恒和维康药业有限公司,国药准字H20067945)20mL,每日3次口服;合并间质性肺炎者加醋酸泼尼松片(浙江仙琚制药有限股份公司,国药准字H33021207)30mg/d口服,同时予注射用环磷酰胺(山西晋德药业有限公司,国药准字H14023686)0.4g,加入0.9%氯化钠注射液250mL中,2周1次静脉滴注。
1.3.1.2中药治疗药物组成:沙参30g,生地黄30g,麦门冬20g,天门冬20g,天花粉30g,玉竹15g,百合30g,石斛15g,枸杞子20g,蒲公英30g,甘草10g,乌梅20g,当归20g,白芍药20g。双目干涩明显加菊花15g、决明子15g以养肝明目;干咳无痰加桑叶15g、川贝母10g以滋阴润肺;腮腺肿大加连翘20g、浙贝母10g、夏枯草10g以解毒散结;关节肿痛加秦艽15g、地龙20g以通痹止痛。每日1剂,水煎取汁400mL,分早、晚2次服。
1.3.2治疗组在对照组治疗基础上,中药方中加桂枝6g、炮姜10g。煎服方法同对照组。
1.3.3疗程2组均1个月为1个疗程,3个疗程后统计疗效。
1.4观察指标观察2组治疗前后中医症状积分(包括两眼干涩、口燥咽干、阴道干涩及皮肤干燥)、红细胞沉降率、唾液流率、C反应蛋白及免疫球蛋白G变化。
1.5疗效标准显效:主要临床症状消失,理化检查结果明显改善;有效:主要临床症状部分消失,理化检查结果有所改善;无效:主要症状及理化检查结果无改善。
1.6统计学方法应用SPSS16.0统计软件进行统计学分析,计量资料用均数±标准差(珋x±s)表示,采用t检验;计数资料率的比较采用χ2检验。
2结果
2.1 2组治疗前后中医症状积分比较见表1。
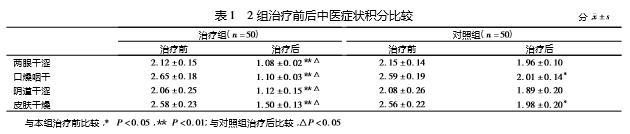
由表1可见,治疗组治疗后两眼干涩、口燥咽干、阴道干涩、皮肤干燥的症状积分均较本组治疗前下降(P<0.01),且低于对照组治疗后(P<0.05)。对照组治疗后口燥咽干、皮肤干燥症状积分较本组治疗前下降(P<0.05)。
2.2 2组治疗前后红细胞沉降率、唾液流率、C反应蛋白及免疫球蛋白变化比较见表2。
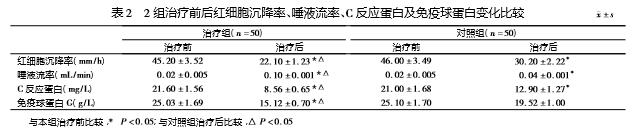
由表2可见,治疗组治疗后红细胞沉降率、C反应蛋白、免疫球蛋白均较本组治疗前下降(P<0.05),唾液流率升高(P<0.05),且与对照组治疗后比较差异有统计学意义(P<0.05)。对照组治疗后红细胞沉降率及C反应蛋白较本组治疗前下降(P<0.05),唾液流率升高(P<0.05)。
2.3 2组疗效比较治疗组50例,显效9例,有效33例,无效8例,总有效率84.0%;对照组50例,显效6例,有效20例,无效24例,总有效率52.0%。2组总有效率比较差异有统计学意义(P<0.05),治疗组疗效优于对照组。
3讨论
干燥综合征病因及发病机制尚不明确,有一定的遗传易感性,受到某些环境因素刺激,如病毒感染时,出现T细胞和B细胞的变化,继而产生大量抗体及细胞因子,造成病变区炎症反应,持续的炎症反应导致病损发生。目前尚无根治方法,主要是对症治疗,口干者勤漱口、频频饮水;眼干者点人工泪液;关节肌肉疼痛者应用非甾类消炎药;对于有重要脏器受累的患者,使用糖皮质激素治疗;对于病情进展迅速者可合用免疫抑制剂如环磷酰胺[1]。中药治疗缓解口眼干症状、降低红细胞沉降率等指标疗效显著,较西药有很大优势。
中医学认为,干燥综合征属于燥痹范畴,为感受风火燥热之外邪,或先天不足,病久失养,或素体阴虚,禀赋不足,或汗、吐、下后津液伤亡,使津伤液燥,阴虚津亏,精血不足,清窍失于濡润,累及皮肤、肌肉、关节,甚至脏腑。以阴虚津亏为基本病机,辨证分型有阴虚、气虚、血瘀、湿热、阳虚等,也可上述5种证型中二证、三证、四证相兼。肝肾阴虚型、滋阴润燥是其治疗大法。但我们在临床中发现,单纯应用滋阴润燥药物有的患者口眼干燥等症状缓解不明显,且容易出现胃脘痛、泄泻等不良反应。中医学认为,阴阳是互根互用的,即“阳气根于阴,阴气根于阳,无阴则阳无以生,无阳则阴无以化”(王冰注《素问·生气通天论》)。如果阴和阳之间的互根关系遭到破坏,就会导致“孤阴不生,独阳不长”(《春秋繁露·顺命》)。张景岳根据阴阳互根之原理,提出了阴中求阳、阳中求阴之治法,谓“善补阳者,必于阴中求阳,则阳得阴助,而生化无穷;善补阴者,必于阳中求阴,则阴得阳升而泉源不竭”。也就是说,在治疗阴虚证时,在大量滋阴的基础上酌情加入扶阳的药,阴液得到阳气的帮助就可以源源不竭。津液的生成、输布、排泄均离不开阳气的温煦和推动。所以,我们在治疗肝肾阴虚型干燥综合征时,在滋阴润燥药物的基础上加用少量温中助阳药物,以达到“阴得阳升而泉源不竭”的效果。本研究阳中求阴法是在大量滋阴润燥药物的基础上加桂枝、炮姜,方中沙参、生地黄、麦门冬、天门冬、天花粉、玉竹、百合、石斛、枸杞子滋阴清热润燥;蒲公英清热解毒;当归、白芍药滋阴养血;乌梅、白芍药、甘草酸甘养阴;甘草益气解毒,调和诸药;炮姜味苦、涩,性温,偏于温中,桂枝味辛、甘,性温,偏于温通经脉、助阳化气,二药合用,共奏温扶脾阳以助气化的作用,配在上述大量苦、甘、寒的药物中也有反佐的作用,防止苦寒药物伤中,而且大量阴柔之品有碍气机升降及津液的正常敷布,以致达不到滋阴润燥的目的,加少量温中助阳制品可除此弊端。全方共奏滋阴润燥、温中助阳之功,故而对于干燥综合征肝肾阴虚型效果较好。
本研究结果表明,阳中求阴法治疗干燥综合征较单纯滋阴药物在中医症状积分改善方面、化验检查指标改善方面效果更佳,疗效确切,值得临床推广应用。





